Для более полного понимания данной темы следует пояснить, что такое брюшина и какие функции она выполняет. Брюшина – это оболочка, покрывающая изнутри брюшную полость и большинство внутренних органов, находящихся в ней. Брюшину разделяют на париетальную – покрывает изнутри брюшную полость, и висцеральную– покрывает внутренние органы. Висцеральная брюшина в норме выделяет небольшое количество жидкости в брюшную полость, а париетальная брюшина всасывает эту жидкость. Таким образом, в брюшной полости постоянно находится небольшое количество серозной жидкости, необходимой для улучшения скольжения внутренних органов друг относительно друга (во время перистальтики кишечника, во время движений). Брюшина и продуцируемая ей жидкость обладает противомикробным свойством.
При попадании на брюшину микробных агентов, а также веществ, обладающих агрессивным действием (желчь, сок поджелудочной железы, моча, кровь), в ней начинаются воспалительные процессы.
В зависимости от того, какая площадь брюшины вовлечена в воспалительный процесс, перитонит разделяют на: местный (отграниченный и неотграниченный) и диффузный (распространенный и общий). Чтобы было понятнее, рассмотрим развитие перитонита, причиной которого явился острый аппендицит. При остром аппендиците воспаление с червеобразного отростка переходит на брюшину, окружающую его, – это есть местный перитонит, воспалена только брюшина правой подвздошной области (нижняя половина живота справа). Брюшина может отграничить этот процесс, склеивая петли кишки и подпаивая к ним большой сальник, выделяя специальный белок – фибрин. Тогда перитонит называется местный отграниченный. Если же сил организма для борьбы с инфекцией недостаточно и он не способен отграничить это воспаление, развивается неотграниченный перитонит. Распространяясь дальше и занимая все большую площадь, он (перитонит) носит характер диффузного. Если же воспалительный процесс занимает всю брюшную полость, развивается разлитой перитонит.
В течение перитонита выделяют три стадии: реактивная, токсическая, терминальная.
В реактивную стадию перитонита возникает реакция организма на инфицирование брюшной полости. Эта стадия длится 12 – 24 часа. Организм начинает бороться с инфекцией: в брюшную полость выделяется серозная жидкость, обладающая антибактериальным действием, фибрин, способствующий отграничению воспаления, лейкоциты, уничтожающие бактерии.
В токсическую стадию возникает реакция организма на поступление в кровоток тех веществ, которые образуются в результате борьбы организма с микробами в брюшной полости. К этим веществам относятся токсины и ферменты бактерий, продукты белковой природы, образующиеся при клеточном распаде, а также токсические вещества, образующиеся в тканях из-за нарушения обмена в них. В эту стадию иммунитет начинает работать в полную силу. Перистальтика кишечника значительно ослабляется или прекращается вовсе.
Терминальная стадия развивается в том случае, если общие и местные защитные реакции оказываются неэффективными. Тяжелое состояние определяется не только воспалением брюшины, но и нарушениями во всем организме, обусловленными потерей белка, воды, нарушением водно-электролитного баланса, нарушением свертывания крови и др. В результате происходящих патологических процессов нарушаются функции сердца, легких, почек, печени, желудочно-кишечного тракта.
Если воспалительный процесс не удалось купировать на первых двух стадиях и развилась третья, терминальная, стадия, летальность при перитоните составляет более 50%.
Причины
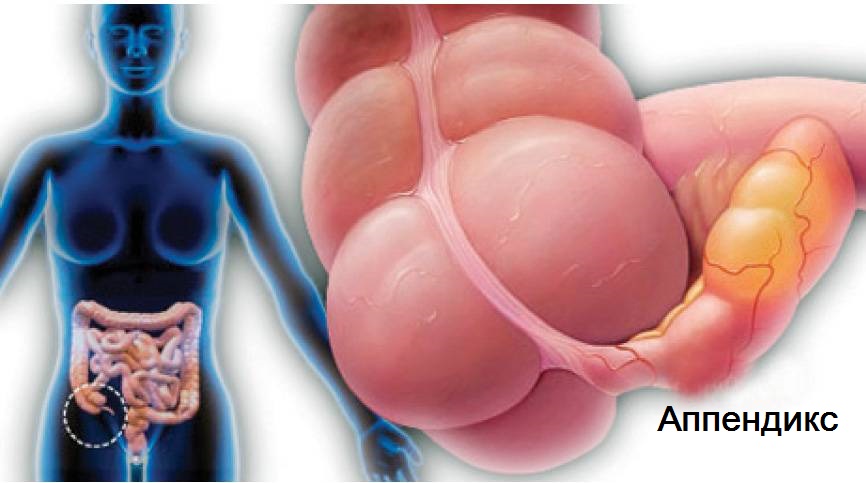
Наиболее частыми причинами перитонита являются: 1) переход инфекции на брюшину из воспалительно-измененного органа брюшной полости (острый аппендицит, острый холецистит); 2) перфорации полых органов (перфоративная язва желудка и двенадцатиперстной кишки); 3) несостоятельность швов анастомозов, наложенных во время предшествующих операций на органах брюшной полости (например, резекция желудка); 4) проникающие ранения живота.
В половине случаев разлитого гнойного перитонита причиной является деструктивный аппендицит.
Причиной перитонита может быть любой процесс, сопровождающийся попаданием инфекции на брюшину.
Симптомы
Симптомы перитонита зависят от стадии заболевания и того, какой орган брюшной полости стал его причиной.
Если причиной является острый аппендицит, то симптоматика начальной стадии перитонита будет соответствовать клинической картине аппендицита.
Подобным образом перитонит на начальных стадиях имеет клиническую картину того заболевания, которое служит его источником. Такими заболеваниями помимо аппендицита являются: острый холецистит, панкреатит, ущемленная грыжа, кишечная непроходимость, перфоративная язва желудка и др.
По мере развития заболевания перитонит проявляет себя самостоятельными симптомами:
· Боль постоянного интенсивного характера, усиливающаяся при движении и перемене места положения. Основная локализация боли зависит от места расположения первичного воспалительного очага.
· Повышение температуры тела до 40 градусов Цельсия.
· Тахикардия –увеличение частоты сердечных сокращений до 100−120 ударов в минуту.
· Гипотония – снижение артериального давления.
· Сухость языка, слизистых оболочек и заостренность черт лица являются следствием потери воды организмом.
· Напряжение мышц передней брюшной стенки.
· Болезненность при пальпации живота, выраженная больше в том месте, где находится источник перитонита.
· Симптом Щеткина-Блюмберга –это симптом, говорящий о воспалительных изменениях в брюшине – резкая боль, которая возникает при быстром убирании руки, медленно надавливающей на живот.
· Перистальтика кишечника ослаблена или не выслушивается вовсе (в терминальную стадию перитонита).
· Лейкоцитоз − увеличение количества лейкоцитов в крови.
· Увеличение СОЭ (скорость оседания эритроцитов).
С развитием перитонита происходит присоединение симптомов, свидетельствующих о поражении сердечно-сосудистой, дыхательной систем, а также добавление признаков почечной и печеночной недостаточности.
Осложнения
Осложнения перитонита связаны с воздействием токсических веществ, попавших в кровь из места воспаления на различные органы и системы, при котором нарушается их (органов) работа. Все неблагоприятные факторы, имеющие место быть при перитоните, приводят к декомпенсации сердечно-сосудистой и дыхательной систем, печеночной и почечной недостаточности, а также к поражению центральной нервной системы.
Диагностика
Диагноз перитонита ставится на основании совокупности симптомов, изложенных выше: боль в животе, болезненность при пальпации, напряжение передней брюшной стенки, положительные симптомы раздражения брюшины (Щеткина-Блюмберга), учащение пульса, снижение артериального давления, повышение температуры тела, лейкоцитоз, ослабление перистальтики. В сомнительных случаях прибегают к помощи диагностической лапароскопии (исследование брюшной полости с помощью оптического прибора, введенного через прокол передней брюшной стенки).
Лечение
Рассмотрим лечение наиболее часто встречающейся формы перитонита – разлитой гнойный перитонит.
Разлитой гнойный перитонит − это абсолютное показание к экстренному хирургическому вмешательству, так как ранняя диагностика и своевременное адекватное хирургическое вмешательство − залог успеха в лечении перитонита.
Хирургическое лечение перитонита должно решить несколько задач:
1) устранение источника, послужившего развитию перитонита;
2) эвакуация экссудата (жидкость, скопившаяся в результате воспаления) и инфицированного материала из брюшной полости (пленки фибрина);
3) промывание брюшной полости антисептическими растворами;
4) дренирование брюшной полости (введение в брюшную полость специальных трубок, для осуществления оттока скапливающейся там жидкости);
5) ушивание послеоперационной раны.
Как мы уже упоминали, при перитоните развивается парез кишечника (отсутствие перистальтики). Содержимое кишечника из-за бактерий, находящихся в его просвете, подвергается гниению с образованием вредных токсических веществ. Эти вещества, всасываясь в кровь, усиливают тяжесть состояния. Для удаления токсического содержимого кишечника и скопившихся там газов используют специальные трубки – зонды, которые проводят в кишечник через нос или рот.
В послеоперационном периоде необходима консервативная терапия:
а) антибактериальная терапия, б) дезинтоксикационная терапия, в) восстановление обменных нарушений (восстановление водно-электролитного баланса, кислотно-основного состояния, восполнение потерь жидкости, улучшение реологических свойств крови), г) восстановление перистальтики желудочно-кишечного тракта.
Лечение перитонита проводится только в условиях хирургического стационара.
Рекомендации
Наиболее благоприятные прогнозы в лечении перитонита наблюдаются при ранней диагностике, а также своевременном и адекватном лечении. Перитонит, как правило, является следствием воспаления какого-то органа брюшной полости. Поэтому при подозрении на острую хирургическую патологию в брюшной полости, незамедлительно обращайтесь в хирургическую клинику.
Наши услуги

Консультирую

Направляю к опытным хирургам
