Приветствую всех на нашем сайте! Меня зовут Дмитрий Крупнов, я врач-хирург.
В сегодняшней статье постараюсь ответить на вопрос: действительно ли операция через проколы лучше, чем открытая операция? и если да, то почему?
Для тех, кому удобнее смотреть, а не читать, в нижней части этой страницы есть видео-версия данной статьи.
Я расскажу вам о лапароскопической холецистэктомии, то есть об операции, которую в простонародии называют «удаление желчного пузыря через проколы». Сравню лапароскопическую операцию с открытой операцией, или полостной, как ее нарекли в народе. А также вы узнаете ответ на вопрос, волнующий всех: что же лучше?
И чтобы мы с вами разговаривали на одном языке, сразу определимся с терминологией и классифицируем операции по способу доступа к оперируемому органу – по этому принципу все операции делятся на открытые и эндоскопические.
При открытых операциях на теле делается разрез, через который и выполняется операция под контролем глаза и с помощью обычных хирургических инструментов.
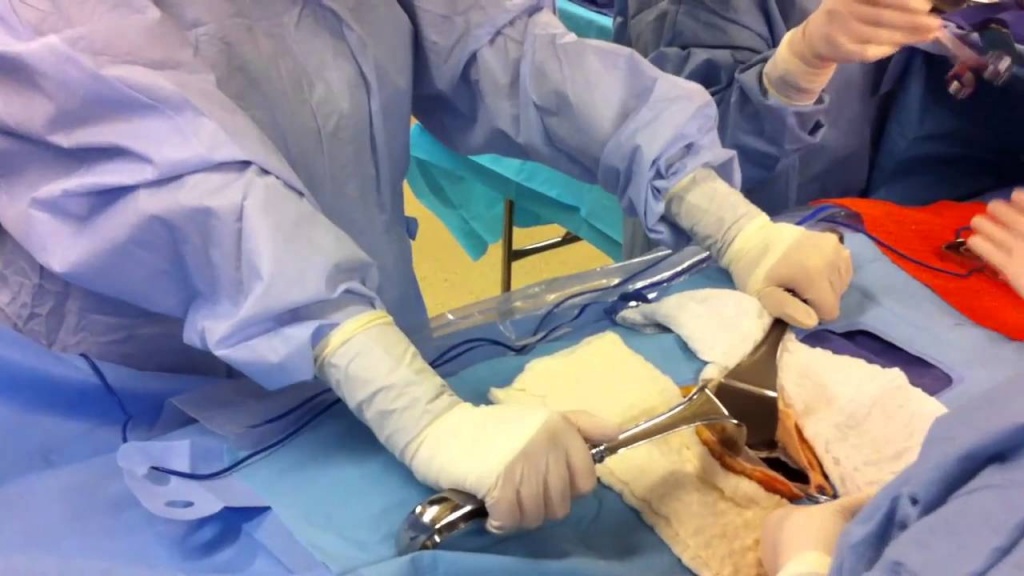
Размер разреза на коже зависит от вида операции и индивидуальных особенностей конкретного человека. Например, на величину разреза влияет толщина подкожно-жировой клетчатки – чем больше жира, тем больше разрез. В случае холецистэктомии размер варьируется от 15 до 30 см.
При эндоскопических операциях через небольшие разрезы (размером от 1 до 2 см) вводятся специальные инструменты в ту внутреннюю полость тела человека, где собираются совершать оперативный прием – саму операцию.
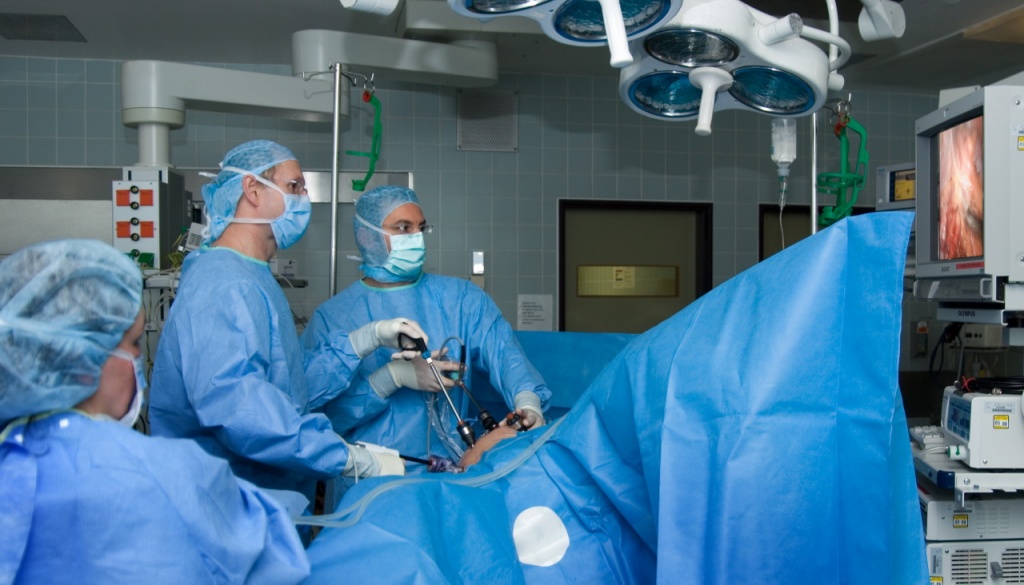
Неотъемлемым инструментом эндоскопических операций является камера, изображение с которой транслируется на монитор. Глядя на монитор, хирург и его ассистенты при помощи разнообразных инструментов и выполняют операцию.
Приставки в названиях эндоскопических операций зависят от того, в какой полости выполняется оперативный прием. Так, например, если операция выполняется в брюшной полости, она называется лапароскопической («lapar» от греч. «живот»), в грудной – торакоскопической ( «thorax» от греч. «грудная клетка»).
А теперь вернемся к нашей теме – холецистэктомии. Первая операция по удалению желчного пузыря была выполнена в Германии в конце XIX века, это была открытая операция, как и все операции в то время. Практически через сто лет, а именно в 1985 году, там же, в Германии, проведена первая лапароскопическая холецистэктомия.
И в первом, и во втором случаях операция – это средство лечения желчнокаменной болезни. Итог один – больной орган удален. Но вот методы, используемые для достижения результата, разные.
Современная медицина стремится к снижению инвазивности – смысл в том, чтобы при одном и том же результате травматизация организма была бы наименьшей. Помимо снижения уровня травматизации при операциях современная хирургия ставит перед собой и такую задачу, как снижение времени операции, ибо снижение времени операции приводит к уменьшению кровопотери, а также к уменьшению вредного воздействия наркоза на организм.
Основных минусов эндоскопической хирургии два: 1) высокая стоимость оборудования, 2) длительный этап освоения хирургом конкретной операции.
Но если соответствующее оборудование имеется, а этап освоения пройден, то на долю эндоскопических операций выпадают практически плюсы по сравнению с открытой операцией. Хотя есть, пожалуй, и еще один минус – отсутствие полноценной ревизии, то есть невозможно потрогать руками органы брюшной полости для оценки их состояния. Но этот минус нивелируется возможностями современного обследования.
Переходим к плюсам.
И разберем мы эти плюсы на примере лапароскопической холецистэктомии. Перечисляя их, буду давать короткие пояснения.
- Косметичность.
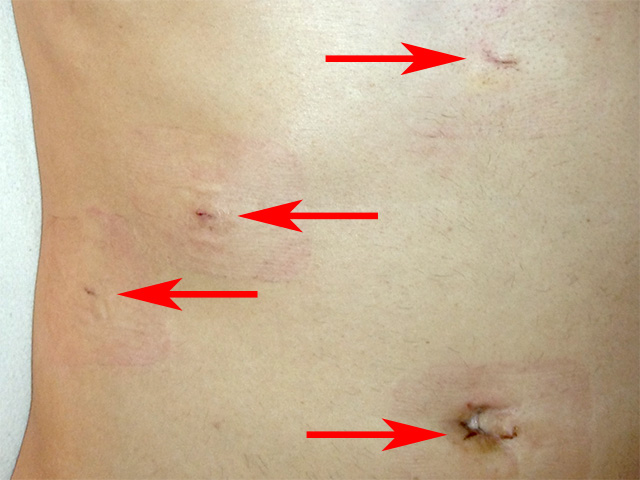 Думаю, никто не будет со мной спорить, что едва заметные сантиметровые рубчики на животе выглядят гораздо лучше, чем шрам размером в 20 или 30 см.
Думаю, никто не будет со мной спорить, что едва заметные сантиметровые рубчики на животе выглядят гораздо лучше, чем шрам размером в 20 или 30 см. - Уменьшение восстановительного периода.
 Уже через несколько часов после операции пациенту разрешается вставать с кровати и ходить. А на второй или третий день его выписывают домой. Это связано со значительным уменьшением травматизации. Нет большого разреза – нет большой травмы.
Уже через несколько часов после операции пациенту разрешается вставать с кровати и ходить. А на второй или третий день его выписывают домой. Это связано со значительным уменьшением травматизации. Нет большого разреза – нет большой травмы. - Значительное снижение интенсивности болевого синдрома.
 Чем меньше степень травматизации организма, тем меньше боли в послеоперационном периоде. Некоторые пациенты даже отказываются от обезболивающих уколов после операции.
Чем меньше степень травматизации организма, тем меньше боли в послеоперационном периоде. Некоторые пациенты даже отказываются от обезболивающих уколов после операции. - Уменьшение кровопотери.
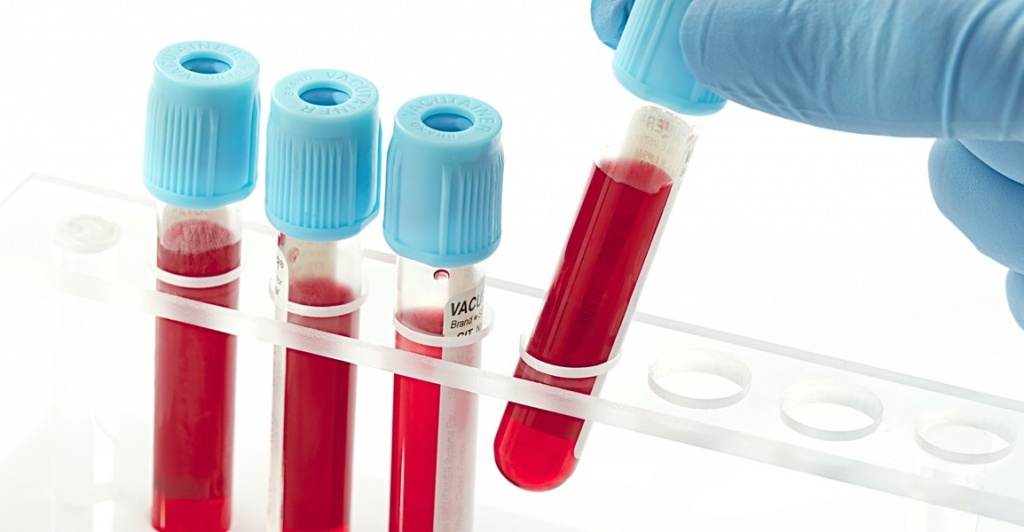 Меньшая степень травматизации приводит к меньшей потере крови. При стандартной лапароскопической холецистэктомии крови теряется не больше того количества, которое у вас забирают на анализы из вены.
Меньшая степень травматизации приводит к меньшей потере крови. При стандартной лапароскопической холецистэктомии крови теряется не больше того количества, которое у вас забирают на анализы из вены. - Значительное снижение риска образования послеоперационных грыж.
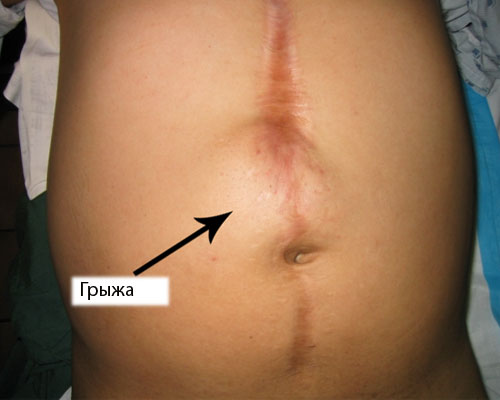 После выполнения открытых операций требуется ношение послеоперационного бандажа. После лапароскопической операции ношение бандажа не требуется. И даже несмотря на то, что бандаж не носится, риск возникновения послеоперационных грыж при лапароскопических операциях на порядок ниже, чем при открытых.
После выполнения открытых операций требуется ношение послеоперационного бандажа. После лапароскопической операции ношение бандажа не требуется. И даже несмотря на то, что бандаж не носится, риск возникновения послеоперационных грыж при лапароскопических операциях на порядок ниже, чем при открытых. - Уменьшение времени наркоза.
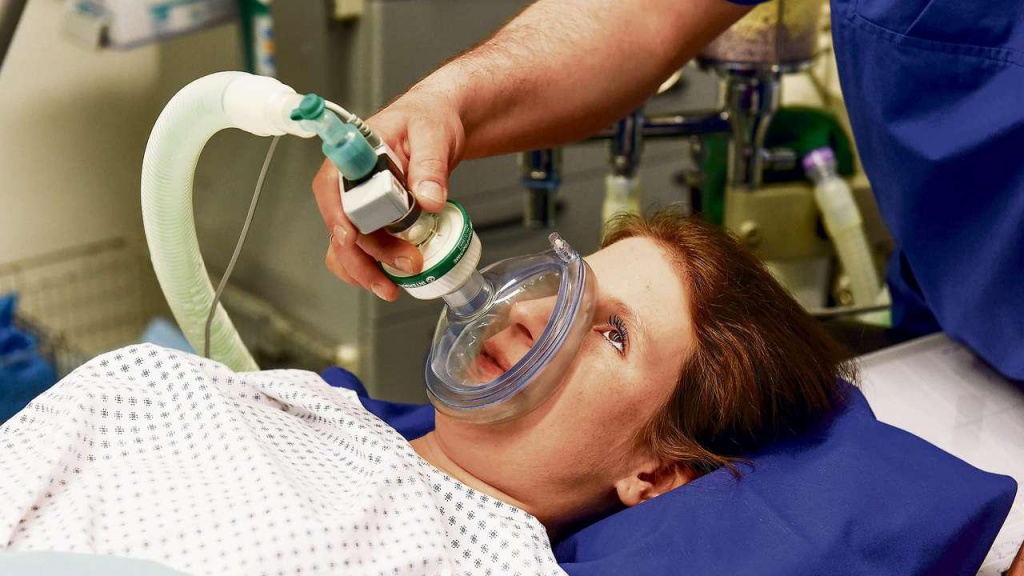 Это связано с уменьшением времени операции. Даже далекому от медицины человеку понятно, что чем короче наркоз, тем меньше вредного воздействия на организм. Длительность стандартной открытой холецистэктомии – 1 час, длительность стандартной лапароскопической – 30 минут, то есть в 2 раза меньше.
Это связано с уменьшением времени операции. Даже далекому от медицины человеку понятно, что чем короче наркоз, тем меньше вредного воздействия на организм. Длительность стандартной открытой холецистэктомии – 1 час, длительность стандартной лапароскопической – 30 минут, то есть в 2 раза меньше. - Уменьшение вероятности образования спаек в животе после операции.
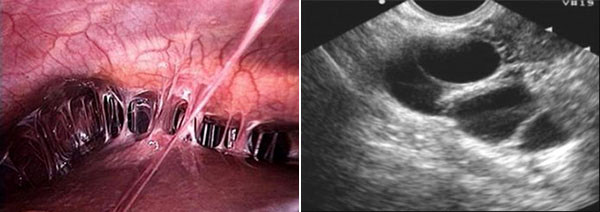 Так как при лапароскопических операциях нет прямого контакта петель кишечника с руками хирурга и марлевыми тампонами, то и вероятность образования спаек сведена к минимуму. Для тех, кто не знает, скажу – образовавшиеся в животе спайки могут проявлять себя периодической болью и даже стать причиной кишечной непроходимости, которая, в свою очередь, может привести к экстренной операции.
Так как при лапароскопических операциях нет прямого контакта петель кишечника с руками хирурга и марлевыми тампонами, то и вероятность образования спаек сведена к минимуму. Для тех, кто не знает, скажу – образовавшиеся в животе спайки могут проявлять себя периодической болью и даже стать причиной кишечной непроходимости, которая, в свою очередь, может привести к экстренной операции.
Теперь вы видите, что плюсов лапароскопической операции относительно открытой более чем достаточно, чтобы сделать выбор в её пользу.
Однако не всегда желчный пузырь можно удалить лапароскопическим методом. Зачастую это связано с выраженными спайками от предшествующих операций или измененным из-за воспаления желчного пузыря анатомическим строением. Тогда и прибегают к открытой операции.
Иногда в силу определенных обстоятельств удаление желчного пузыря сразу начинается с открытой операции.
В некоторых случаях операция начинается как лапароскопическая, а продолжается и заканчивается как открытая. Это связано с невозможностью безопасного выполнения самого оперативного приема.
Чем выше квалификация хирурга в плане проведения лапароскопических операций, тем больше вероятности того, что он проведет эту операцию не прибегая к открытому способу, даже в очень трудных ситуациях.
Но и сам перевод операции из лапароскопической в открытую далеко не всегда говорит о низкой квалификации хирурга. Возможно, он столкнулся с такими обстоятельствами на операции, что, продолжая её в эндоскопическом формате, нанес бы непоправимый ущерб здоровью пациента.
Так что квалификация хирурга определяется не только низким процентом перехода от лапароскопических операций к открытым, но и быстрым улавливанием той грани, после которой продолжение операции эндоскопическим способом может нанести вред организму гораздо больший, чем большой шрам на животе.
Поэтому не спешите ругать того хирурга, который начал с эндоскопической, а закончил открытой операцией.
А теперь подведем итог всему вышесказанному.
Вывод первый: если есть возможность выполнить операцию лапароскопически, её обязательно нужно делать именно так.
Вывод второй: далеко не всегда переход от лапароскопической операции к открытой говорит о низкой квалификации хирурга. Возможно, сделать её (операцию) по-другому не представлялось возможным.
Вывод третий: если есть показания к удалению желчного пузыря, не ждите острого воспаления и не затягивайте с операцией. Вероятность проведения её лапароскопическим способом в плановом порядке гораздо выше, чем в экстренном.
Вывод четвертый: собираясь на операцию, вы не должны сомневаться относительно двух качеств хирурга, таких как высокая квалификация и действие в интересах пациента. Если они присутствуют, знайте – операция будет выполнена наилучшим способом.
Если вы хотите записаться на операцию или консультацию - заполните форму в нижней части этой страницы, указав свой телефон.
Наш канал на Ю-туб: https://www.youtube.com/channel/UC3LxzN2lL2Z_fh2HD6LHvmQ/
Здесь видео-версия этой статьи.
Наши услуги

Консультирую

Направляю к опытным хирургам
